PRÉSENTATION
Le monde va vite, la vitesse de diffusion des informations révolutionne, perturbe nos modes de pensée et de vie, ce qui crée une apparente confusion. Il nous faut trouver les clefs de compréhension des nouvelles logiques mondiales qui influencent notre vie afin de mieux maîtriser ces changements inéluctables pour mieux vivre ensemble. La mondialisation qui entraîne la confrontation de différentes cultures et de différentes valeurs chamboule nos certitudes et nous remet en cause. Et c'est bien! Il nous faut nous débarrasser des opinions mais bien renouer avec les idées. Il nous faut innover, penser le monde autrement.
Notre cercle de réflexion se compose de membres de sensibilités, de formations et de profils différents: juriste, avocat, médecin, neurologue, psychiatre, artiste peintre et géographe, cadre, ingénieur, sculpteur, élu, publicitaire, retraité, actif, jeune et moins jeune ... Nos parcours de vie et de profession nous permettent de mettre en commun des approches intellectuelles différentes, de confronter nos points de vue et d'aborder des idées nouvelles. Nous n'avons pas de solutions prêtes à l'emploi mais beaucoup de bonne volonté et foi dans l'avenir de l'humanité. Nicole Anquetil, présidente du Cercle Montesquieu du Mans.
vendredi 29 mai 2026
Apocalypse 1-14-21, un récit pictural qui résonne encore aujourd'hui, conférence animée par l'artiste peintre Danielle Burgart, vendredi 19 juin 2026
vendredi 27 mars 2026
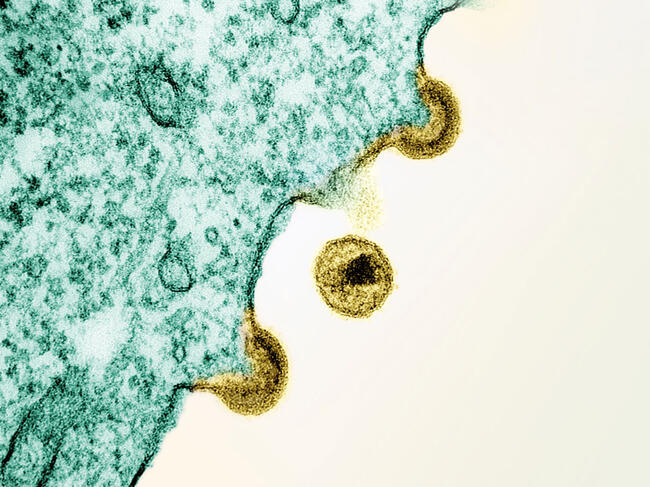
Une histoire mondiale du SIDA, conférence animée par Marion Aballéa, le samedi 11 avril 2026 de 14 à 16 heures au Musée Jean-Claude-Boulard-Carré-Plantagenêt
La maladie a fait 45 millions de victimes sur tous les continents et a profondément bouleversé certains fondements des sociétés contemporaines: sexualité, politiques de santé publique, comportements individuels et collectifs face au risque sanitaire, solidarité et concurrence internationale, rapport à la science, militantisme et engagement citoyen. Comme toute maladie transmissible, le sida interroge fondamentalement, à différentes échelles, le vivre-ensemble et le besoin de vivre en société.
L'historienne Marion Aballéa aborde ce sujet à toutes les échelles et à tous les points de vue, économique, sociétal, politique, sanitaire, culturel et scientifique. Elle met en valeur les différents enjeux qui font du VIH-sida une maladie si particulière, et un défi toujours actuel.
C'est la première pandémie des temps modernes dont on annonce la fin pour 2030.
C'est en outre un sujet géopolitique car les impacts de cette pandémie dépasse largement la problématique de la santé publique. On pensera alors à rappeler la bataille entre grands laboratoires pour la recherche contre cette nouvelle pandémie, la découverte des trithérapies, largement utilisées aujourd'hui pour le traitement des maladies rares et auto-immunes. Cette maladie transmissible touchant des millions de personnes a initié le débat sur les brevets entre les grandes firmes multinationales souhaitant tirer des bénéfices pour continuer à financer la recherche et les " universalistes" ( pays du Nord de l'Europe) prônant la solidarité. Ce débat nouveau a aussi débouché sur l'"invention" des médicaments génériques dont l'Inde est le premier pays producteur et vendeur du monde.
Nous n'oublierons pas que face à cette maladie définie comme liée aux pratiques sexuelles réprouvées moralement, ce sont les églises adventistes et catholiques qui se sont emparées du sujet prônant l'abstinence comme seule parade.
44 ans après l’identification des premiers cas de sida, l’historienne Marion Aballéa retrace dans un ouvrage l’histoire sociale, économique, culturelle, sanitaire et scientifique de cette première pandémie de la mondialisation.
Qu’est-ce qui, dans votre parcours de chercheuse, vous a amenée à écrire Une histoire mondiale du sida (1981-2025)1 ?
Marion Aballéa2 J’ai commencé à me pencher sur la diplomatie du sida en m’intéressant aux mobilisations citoyennes qui prenaient pour cible les intérêts diplomatiques, comme les manifestations pacifiques ou violentes visant des ambassades ou des consulats. En effet, lorsque les États-Unis ont interdit aux personnes qui vivaient avec le VIH d’entrer sur leur territoire, un mouvement de mobilisation a vu le jour et a gagné en ampleur, en 1990, à l’occasion de la Conférence mondiale sur le sida de San Francisco, à laquelle de nombreuses personnes vivant avec le VIH ne pouvaient assister.
Au fur et à mesure de mes recherches, je me suis aperçue de la rareté de ce qui existait, non seulement en français, mais aussi en anglais, concernant une approche historique des enjeux politiques, sociaux, économiques et internationaux de l’épidémie de VIH/sida. Cela m’a donné envie de me plonger plus sérieusement dans cette histoire.
Les recherches attestent d’apparitions sporadiques du VIH au début du XXᵉ siècle en Afrique équatoriale. Comment est-on passé d’une maladie locale à une pandémie ?
M. A. Le virus s’est répandu de manière limitée pendant au moins une trentaine ou une quarantaine d’années, et c’est probablement à partir des années 1950 qu’il a commencé son expansion pandémique – d’abord en Afrique centrale, du fait des dynamiques et violences coloniales et des exodes ruraux qui ont amené à une concentration de population, notamment masculine, dans des villes comme Kinshasa (capitale de l'actuelle République démocratique du Congo, ndlr), qui a sans doute servi d’incubateur.
Le premier isolat du virus identifié dans un échantillon sanguin a été prélevé au Congo belge en 1959, et les archives attestent de cas d’Européens, par exemple des marins, des médecins ou des infirmiers qui, revenus en Europe, étaient décédés dans les années 1960 ou 1970 de maladies non identifiées, mais dont le tableau clinique est celui du sida. Puis ce sont les logiques de mondialisation qui ont permis au virus de se diffuser progressivement dans les années 1970, puis plus massivement au début des années 1980, dans un contexte postcolonial et de guerre froide.
Mais c’est finalement aux États-Unis que la maladie a été initialement identifiée…
M. A. Effectivement, dès 1981, des médecins, en Californie puis à New York, commencent à envoyer aux Centers for Disease Control (CDC), à Atlanta, des indices concordants signalant un syndrome nouveau et difficilement compréhensible. Les CDC envoient alors des enquêteurs interroger les premiers malades et essayer de comprendre les dynamiques de cette maladie émergente. Peu après, la communauté homosexuelle commence à alerter les autorités sur ce qui est vu, par certains, comme une menace directe à leur survie.
Alors qu’à l’époque, on ne sait rien de cette maladie, ni comment elle se transmet, encore moins comment elle se soigne, comment la réponse occidentale s’organise-t-elle ?
M. A. Ce sont d’abord les communautés homosexuelles qui s’organisent en essayant de diffuser de l’information. Dès les années 1982-1983, elles relaient des conseils autour du safe sex, recommandant de limiter le nombre de partenaires sexuels, puis, lorsque l’hypothèse infectieuse est confirmée, de recourir au préservatif.
Du côté des autorités publiques, la réponse a été plus tardive et a pu parfois être influencée par les présupposés idéologiques des gouvernements en place, notamment aux États-Unis sous la présidence Reagan. Mais, globalement, on observe dans tous les pays industrialisés le même « retard à l’allumage » : ce n’est qu’à partir de 1986 que la lutte, d’ampleur variable, se met véritablement en place.
Du côté des médias, enfin, à partir de 1983-1984, on assiste à une espèce de tempête médiatique autour d’une maladie mortelle qu’on ne comprend pas et qui porte des stigmates visibles. Les premiers reportages qui montrent des malades en fin de vie, squelettiques, agonisants, reprennent tout le répertoire iconographique et les références culturelles des images des camps de concentration. Cela crée une forme de panique, vectrice de stigmatisation et de rejet des populations prioritairement exposées.
Et sur le continent africain ?
M. A. Sur le continent africain, où la maladie n’est officiellement identifiée qu’à partir de 1985, il y a initialement une forme de déni, du fait de préjugés sur une maladie qui serait une maladie d’Occidentaux « dépravés » parce qu’homosexuels ou héroïnomanes, ainsi qu’à cause d’inquiétudes économiques.
En outre, la focale est mise sur l’Occident et, alors même que l’incidence ne cesse d’augmenter en Afrique, les organisations internationales, notamment l’OMS, tardent à prendre la mesure de ce qui se passe en dehors des pays industrialisés. Il faut attendre 1986-1987 pour voir la mise en place d’un programme international de lutte contre la pandémie. Et ce n’est que lorsque la situation s’améliore dans les pays riches, du fait de l’apparition des trithérapies, au milieu des années 1990, que l’Afrique devient le centre de l’attention mondiale, et que des efforts y sont déployés pour lutter contre la pandémie.
Quel rôle vont jouer les associations de malades dans l’appréhension et la gestion de la pandémie ?
M. A. La première association de lutte contre le sida, le Gay Men’s Health Crisis (GMHC), est créée à New York dès janvier 1982. En France, les premières associations apparaissent en 1983 ; Aides est créée en 1984. Elles questionnent toutes, très tôt, le rapport médecin/patient, la place des malades dans la recherche ou les modalités d’accès aux molécules plus ou moins prometteuses.
Des enjeux qui s’amplifient, et surtout gagnent en visibilité avec la création d’Act Up New York, en 1987. Des militants investissent les questions scientifiques autour de la maladie, des essais cliniques et des premiers traitements. Ils militent aussi pour avoir leurs sièges dans les comités de lutte contre le sida, pour raccourcir les délais d’homologation des traitements, et forcent, parfois au sens propre, les portes des laboratoires pour les obliger à rendre publics les résultats de leurs essais, ou les pousser à diffuser des molécules encore en évaluation, au titre de ce qu’on appelle un usage compassionnel.
C’est un legs fondamental pour l’histoire de la santé publique à l’échelle nationale comme internationale, puisqu’il a posé les bases de ce que l’on a appelé le « malade expert ».
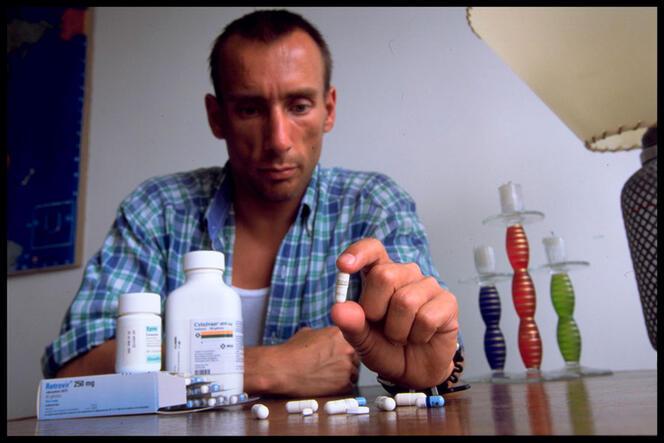
L’arrivée des trithérapies, au milieu des années 1990, a-t-elle tempéré les ardeurs militantes ?
M. A. L’arrivée des trithérapies, qui constituent un premier traitement efficace malgré des effets indésirables parfois importants, marque un vrai tournant. Un certain nombre de malades qui se croyaient condamnés se projettent à nouveau dans le futur. Mais la mobilisation ne cesse pas. En France, les associations se sont notamment élevées contre l’idée – un temps émise par le ministère de la Santé, craignant une pénurie d’antirétroviraux – d’un tirage au sort entre les malades qui en bénéficieraient.
En outre, les patients restent impliqués dans la recherche clinique destinée à diminuer les effets secondaires et à améliorer la qualité de vie, ou dans la lutte contre les discriminations. Enfin, même si l’urgence de la situation diminue dans les pays riches, les combats militants se tournent vers les pays qui n’ont pas accès aux antirétroviraux, particulièrement sur le continent africain.
Avec des traitements efficaces et mieux tolérés, le VIH est-il devenu invisible ?
M. A. En partie. À partir du milieu des années 2000, la perte de visibilité est évidente dans les pays du Nord, où l’on ne meurt quasiment plus du sida. Les campagnes de prévention diminuent et les jeunes générations, qui n’ont jamais connu le sida comme une maladie mortelle et comme une condamnation irréversible, et qui n’ont jamais été socialisées avec ces campagnes de prévention, se montrent aujourd’hui mal informées.
Toutefois, il y a encore des contaminations. On dénombre autour de 6 000 sérologies positives chaque année en France, et il semble que, depuis 2010, un plancher est atteint – et ce, malgré les traitements qui rendent le virus indétectable et intransmissible, malgré la prophylaxie pré-exposition (PreP) et le traitement post-exposition (TPE).
Dans le même temps, la culture populaire montre un regain d’intérêt pour l’histoire de la pandémie de VIH.
M. A. En effet, jusqu’au milieu des années 1990, de nombreuses productions culturelles se sont intéressées à la thématique du VIH, avec de grands films, de grands livres, militants ou grand public. Puis la thématique a quelque peu disparu des écrans pour revenir sur le devant de la scène au milieu des années 2010.
Il y a aujourd’hui deux générations qui s’expriment : celle des acteurs des années 1980, qui ont eu besoin d’un temps de deuil à la fois personnel et militant, et celle des quadragénaires, qui n’ont pas vécu cette période comme des acteurs de premier plan, mais qui se réapproprient cette histoire qu’ils ont vécue enfants ou adolescents. Se pose aussi aujourd’hui la question de la patrimonialisation, avec la crainte pour certains de figer l’histoire et de considérer la pandémie de sida comme terminée.
Si la pandémie de VIH/sida a résolument marqué la fin du XXᵉ siècle, celle de Covid est celle que retiendra le début du XXIᵉ siècle. A-t-on tiré des enseignements de la première pour combattre la seconde ?
M. A. C’est une question compliquée. J’aurais plutôt tendance à dire non, même s’il faut être nuancé et rappeler que ce sont deux maladies peu comparables. La pandémie de Covid a donné lieu à des mesures très restrictives avec de l’isolement, des confinements, des couvre-feux… Or les militants VIH s’étaient justement battus contre des mesures de contrainte, comme les tests obligatoires ou les restrictions de déplacement, et avaient privilégié une approche fondée sur l’information et sur le consentement éclairé. Même si, évidemment, il n’y a aucun risque de transmettre le VIH par l’air que l’on respire, comme c’est le cas pour le Sars-CoV-2, Onusida a, dès 2020, alerté sur le risque de remettre en cause certains acquis de la lutte contre le sida en matière de droits des patients.
En outre, alors que la pandémie de sida a fait comprendre l’importance d’une réponse collective internationale concertée, cela n’a pas empêché une certaine cacophonie au début de la pandémie de Covid. Les efforts sans précédents déployés pour diffuser les antirétroviraux dans les pays du Sud depuis les années 2000 n’ont pas non plus empêché la reproduction d’un « treatment gap », un fossé entre Nord et Sud, en matière de diffusion des vaccins.
Cette question d’une entraide internationale est aujourd’hui cruellement remise au goût du jour avec l’annonce du retrait des États-Unis de différents organismes de lutte contre le sida. Quels sont les enjeux d’un gel des financements américains de l’USAID, et notamment du Pepfar3 ?
M. A. Depuis 20 ans, les États-Unis ont acquis une place plus que centrale dans la lutte contre le VIH. En 2003, le président Bush a mis 15 milliards de dollars sur la table, changeant la face de la lutte contre le VIH et contribuant largement au déclin de la pandémie à partir du milieu des années 2000. On estime aujourd’hui que 50 à 60 % des financements mondiaux de la lutte contre le sida viennent des États-Unis. À l’heure actuelle, la situation est encore assez floue, avec l’annonce, en janvier dernier, d’une suspension totale des financements, suivie de celle, quelques jours plus tard, d’une « dérogation » pour les programmes dont dépendent des vies humaines.
Mais ce qui est certain, c’est que Trump, dans son idéologie de businessman, ne voit pas la lutte contre le VIH comme quelque chose de « rentable » pour les États-Unis. Et, si les financements américains venaient à disparaître, les conséquences pourraient être dramatiques : Onusida prévoit 6 millions de décès supplémentaires d’ici à 2030, et la perspective de tomber en dessous des seuils épidémiques serait largement repoussée.
Consultez aussi
Cancer, le double jeu du fer
Bactériophages : la médecine devient virale
Pharmacognosie : de la nature à l’armoire à pharmacie
- 1.« Une histoire mondiale du sida (1981-2025), Marion Aballéa, 328 pages, CNRS Éditions, mars 2025, 25 € : https://www.cnrseditions.fr/catalogue/histoire/une-histoire-mondiale-du-...(link is external)
- 2.Chercheuse au Laboratoire interdisciplinaire en études culturelles (LinCS, unité CNRS/Université de Strasbourg), maîtresse de conférences en histoire contemporaine à l’université de Strasbourg.
- 3.President's Emergency Plan for AIDS Relief (PEPFAR) : ce plan de lutte contre le Sida, lancé en 2003 par le président des États-Unis George W. Bush, a reçu depuis plus de 100 milliards de dollars de fonds publics et intervient dans plus de 50 pays. Voir https://tinyurl.com/pepfar-sida
lundi 9 février 2026
" L'I.A. doit-elle changer l'exercice médical? " avec le Professeur Serge Uzan le JEUDI 19 mars à 18 h 15 au Musée Jean-Claude-Boulard-Carré-Plantagenêt
Le jeudi 19 mars 2026, à 18 H 15 Le Cercle Montesquieu Le Mans recevra le Professeur Serge Uzan pour une conférence dont le titre est :
« L’ I.A. doit-elle changer l’exercice médical ? »
Le professeur Serge Uzan est aujourd’hui doyen honoraire et conseiller santé auprès de Sorbonne Université.
Président du COS (Cancer Organisation Santé) de l’Institut Universitaire de Cancérologie Sorbonne Université, HPHP.
Enfin il est représentant de France Université au HCDPH (Haut Conseil Développement Professionnel Continu). Il est très impliqué dans la formation des jeunes médecins et dans la formation continue.
Le professeur Uzan est déjà venu au Cercle Montesquieu le 10 avril 2018 sur la question : « L’intelligence artificielle va-t-elle détrôner la médecine conventionnelle ? ».
Il avait évoqué les réussites déjà réalisées de l’I.A. allant au-delà de ce que l’on pensait réalisable notamment en cancérologie (diagnostics précoces) et également la possibilité d’un temps libéré pour la relation humaine.
Il ne faut pas avoir peur de l’I.A.
L’analyse des données peut aider le médecin à prendre des décisions en concertation pluridisciplinaire avec ses confrères.
Le patient doit être mieux intégré dans les décisions médicales avec un rôle important des associations de patients avec des médecins mieux formés au dialogue.
La conclusion qu’il faisait en 2018 : la confiance réciproque entre le médecin et son patient doit servir de conscience commune aux deux.
Qu’en est-il aujourd’hui en 2026 ?
Les progrès sont considérables et le Professeur Uzan va nous donner quelques exemples d’avancées tout à fait remarquables.
Va-t-on vers une médecine aux 6 P ? Mieux anticiper, mieux soigner.
Préventive
Prédictive
Personnalisée
Participative
Prouvée
Pertinente
Mais on aura toujours besoin d’une médecine curative.
Ces progrès certains soulèvent de nombreuses questions :
La formation des soignants qui doivent être des scientifiques, (attention aux erreurs 30% sur chatGPT) mais ne doivent pas rester les yeux rivés sur leurs ordinateurs.
- Le travail en équipe est de plus en plus nécessaire pour décider du meilleur soin à apporter.
- Intégration des patients dans la mise en place des traitements.
- La relation particulière avec le médecin reste essentielle.
- L’évolution du partage des tâches entre soignants avec le statut d’infirmière en pratique avancée. Seront ensemble pour décider du meilleur soin adapté au patient. On va vers des « openspaces » rassemblant tous les soignants
- Quelle règlementation ? Quelle politique de la santé définie par l’État? Qui fait les choix ?
I.A. et géopolitique de la santé et du savoir.
- Il y a déjà une réelle compétition pour avoir les derniers datas centers et une réelle concurrence entre les États et les grands laboratoires pour la circulation et la transmission des savoirs qui se jouent de toutes les frontières.
- Les déserts médicaux ne seront -ils pas renforcés ? L’I.A. fait entrer la médecine dans un secteur financier et stratégique. Nous reparlerons de justice spatiale concernant l’accès aux soins.
- L’introduction de l’I.A. dans la médecine entraîne une dépense énergétique énorme, ce qui pose non seulement une dépense financière mais aussi environnementale.
Le professeur Uzan ne manquera pas de nous donner quelques conseils : l’I.A. ne doit pas nous priver de la curiosité et de notre esprit vif, ni d’une hygiène de vie qui nous permettra de vivre mieux et de plus en plus vieux !